Estrategias nutricionales en la enfermedad renal crónica: impacto clínico y enfoque integrativo
Las estrategias nutricionales en la enfermedad renal crónica se han consolidado como un eje terapéutico clave para modificar el pronóstico clínico, preservar la función renal y mejorar la calidad de vida. En un contexto donde la progresión suele ser silente, la intervención dietética estructurada y basada en la evidencia se convierte en una herramienta clínica de alto impacto.
Autor: Redacción ESI
Desde una perspectiva de medicina integrativa, el abordaje nutricional no solo influye en la hemodinamia glomerular, sino también en la inflamación sistémica, la microbiota intestinal y el estado nutricional global del paciente.
Fisiología renal y progresión de la enfermedad renal crónica
Funciones esenciales del riñón
El riñón participa en:
- Excreción de productos nitrogenados.
- Regulación del equilibrio hidroelectrolítico y ácido-base.
- Producción hormonal (eritropoyetina, activación de vitamina D).
- Control de la presión arterial.
La enfermedad renal crónica (ERC) se define como la presencia de alteraciones estructurales o funcionales persistentes durante más de tres meses. Su evolución es progresiva y, en estadios avanzados, irreversible.
Mecanismos de daño y proteinuria
Uno de los mecanismos centrales es el aumento de la presión intraglomerular. Esta sobrecarga induce inflamación, lesión de podocitos y una fase adaptativa de hiperfiltración. A medio y largo plazo, este fenómeno favorece la proteinuria y la fibrosis renal.
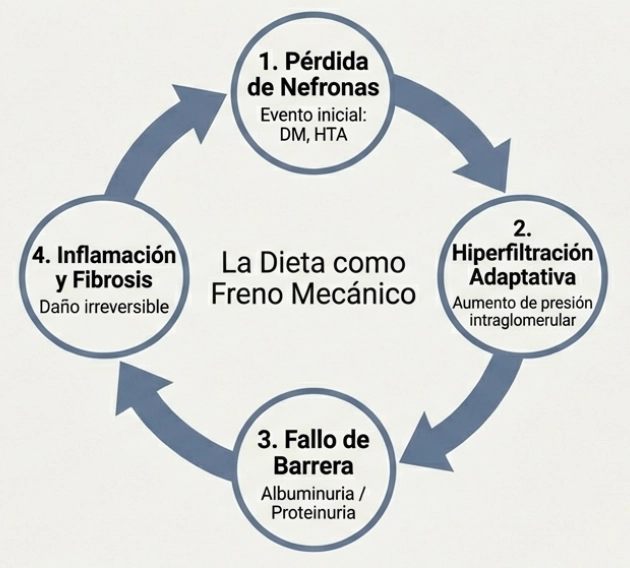
La proteinuria no solo refleja daño estructural, sino que se considera un marcador independiente de riesgo cardiovascular, incluso en presencia de filtrados glomerulares conservados.
Marcadores clínicos de seguimiento
- Cistatina C: utilizada en la estimación del filtrado glomerular, especialmente útil cuando la creatinina puede infraestimar el deterioro.
- Creatinina sérica: ampliamente empleada, aunque influida por masa muscular, edad y dieta.
- Albuminuria/proteinuria: marcador de progresión y riesgo cardiovascular.
Las guías clínicas internacionales recomiendan integrar estos marcadores en la estratificación del riesgo y en el seguimiento longitudinal.
Alteraciones metabólicas y eje intestino-riñón
Metabolismo de macronutrientes
Hidratos de carbono
En la ERC pueden observarse tanto hiperglucemias (resistencia a la insulina) como hipoglucemias asociadas a menor degradación renal de insulina circulante. Este fenómeno exige monitorización individualizada.
Proteínas
Existe un estado catabólico favorecido por inflamación y acidosis metabólica. La activación del sistema ubiquitina-proteasoma contribuye a la pérdida de masa muscular, condicionando fragilidad y peor pronóstico.
Lípidos
Es frecuente la elevación de triglicéridos por disminución del catabolismo de lipoproteínas, incrementando el riesgo cardiovascular.
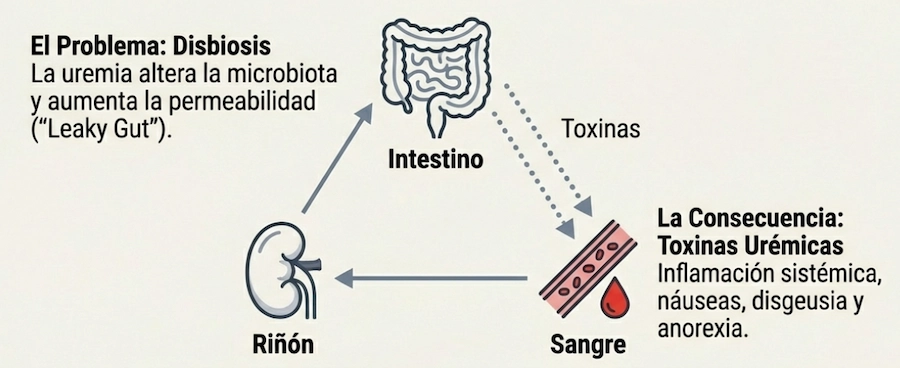
Disbiosis y toxinas urémicas
La acumulación de toxinas urémicas altera la microbiota intestinal y aumenta la permeabilidad de la barrera intestinal. Este fenómeno puede amplificar la inflamación sistémica, configurando un eje intestino-riñón clínicamente relevante.
La modulación dietética, especialmente mediante patrones ricos en fibra vegetal, se ha asociado en revisiones y estudios observacionales a menor carga de toxinas derivadas del metabolismo proteico colónico.
Proteínas en la ERC: cuánto, cuáles y para quién
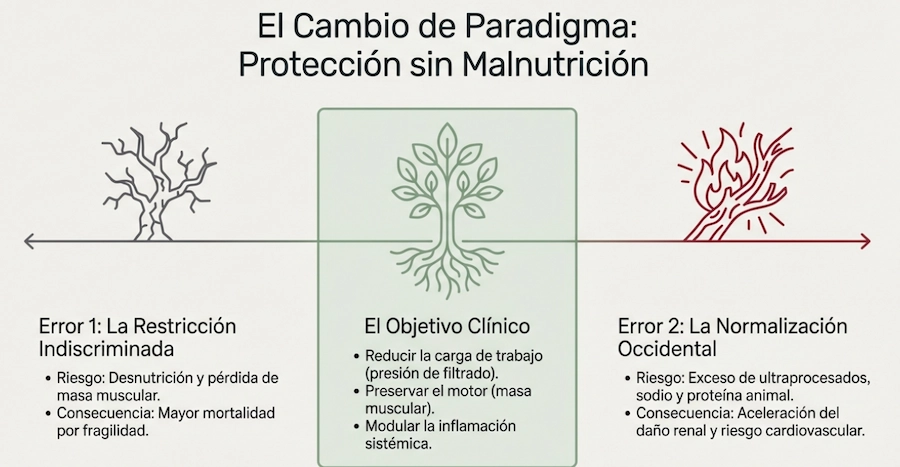
El ajuste de la ingesta proteica constituye el núcleo de las estrategias nutricionales en la enfermedad renal crónica, siempre evitando la desnutrición.
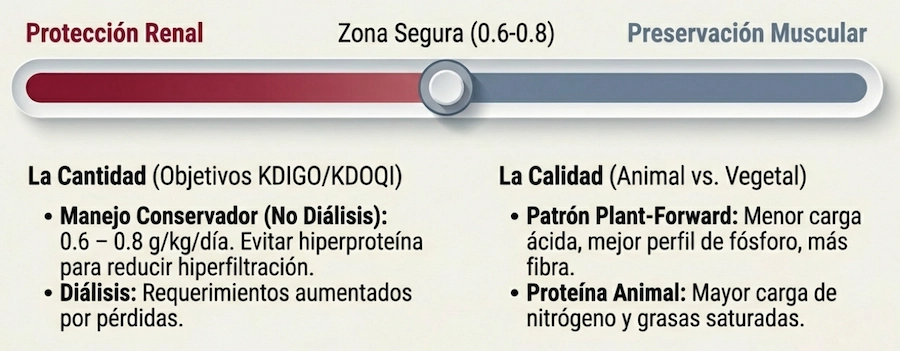
Rangos orientativos según estadio y situación clínica
- Normoproteica (1,0–1,2 g/kg/día): puede considerarse en determinados estadios iniciales con seguimiento estrecho.
- Baja en proteína (0,6–0,8 g/kg/día): utilizada para reducir hiperfiltración y carga nitrogenada.
- Muy baja en proteína (≈0,3–0,4 g/kg/día): reservada para pacientes seleccionados y siempre asociada a suplementación específica bajo supervisión especializada.
Las guías clínicas enfatizan que la indicación debe individualizarse según estado nutricional, progresión y comorbilidades.
Ventajas de un patrón predominantemente vegetal
- Menor carga ácida potencial (PRAL).
- Mayor contenido en fibra, con impacto en microbiota.
- Mejor perfil lipídico.
- Posible reducción de proteinuria en determinados contextos clínicos.

Las proteínas animales, especialmente procesadas o ricas en grasas saturadas, pueden asociarse a mayor presión intraglomerular y riesgo cardiovascular en algunos perfiles.
La idea clave
En la enfermedad renal crónica, la intervención nutricional no debe entenderse como una simple restricción proteica, sino como una estrategia metabólica integral. Ajustar la calidad y cantidad de proteínas, priorizar alimentos de origen vegetal, garantizar un aporte energético suficiente y proteger la masa muscular son decisiones que influyen directamente en la progresión, la inflamación sistémica y la calidad de vida.
Desde una visión integrativa, el riñón no actúa de forma aislada: interactúa con la microbiota intestinal, el músculo esquelético y el sistema cardiovascular. Por ello, las estrategias nutricionales en la enfermedad renal crónica requieren una evaluación clínica completa y un seguimiento continuado, siempre alineado con guías y consensos científicos.
Planificación clínica individualizada
Variables que deben evaluarse
- Trayectoria del filtrado glomerular.
- Presencia de diabetes, hipertensión u otras comorbilidades.
- Estado nutricional y masa muscular.
- Fragilidad, dependencia y contexto socioeconómico.
- Polifarmacia y síntomas urémicos que afecten la ingesta.
Peso de referencia y requerimientos energéticos
En pacientes renales, especialmente geriátricos, un IMC entre 23–27 kg/m² puede considerarse rango de referencia clínico. Si el IMC es inferior a 23, se debe valorar riesgo de desnutrición.
El aporte energético suele situarse entre 25–35 kcal/kg/día, ajustándose en función de estado clínico y riesgo nutricional. Las dietas hipocalóricas no están indicadas en este contexto.
Ejercicio y masa muscular
La preservación muscular requiere estímulo físico adaptado. Ejercicios de resistencia progresiva, ajustados a la capacidad funcional, forman parte del abordaje integral.
Tabla práctica de orientación clínica
| Perfil | Hipótesis fisiopatológica | Qué priorizar | Señales de mejora |
|---|---|---|---|
| ERC inicial con proteinuria | Hiperfiltración glomerular | Ajuste proteico y patrón vegetal | Reducción de albuminuria |
| ERC + sarcopenia | Catabolismo muscular | Aporte energético adecuado + ejercicio | Estabilidad ponderal y fuerza |
| ERC + disbiosis | Aumento toxinas urémicas | Fibra y diversidad vegetal | Mejor tolerancia digestiva |
| ERC avanzada estable | Carga nitrogenada elevada | Dieta baja en proteína supervisada | Estabilidad metabólica |
Mini casos clínicos (hipotéticos)
Caso 1
Paciente de 68 años con ERC estadio 3 y pérdida de peso reciente. Se prioriza asegurar 30 kcal/kg/día y proteína ajustada a 0,8 g/kg, con incremento de legumbres y verduras. Se introduce programa de ejercicios con bandas elásticas. A los meses, se observa estabilización ponderal.
Caso 2
Paciente de 55 años con ERC y diabetes tipo 2. Se revisa tratamiento hipoglucemiante y se ajusta patrón dietético hacia mayor proporción vegetal. Se monitoriza glucemia ante riesgo de hipoglucemias por menor aclaramiento renal de insulina.
Cómo aplicarlo mañana en consulta
- Evalúe siempre el estado nutricional antes de reducir proteínas.
- Calcule requerimientos energéticos adecuados; evitar dietas hipocalóricas.
- Priorice proteínas vegetales y alimentos ricos en fibra.
- Monitorice proteinuria y evolución del filtrado glomerular.
- Incorpore ejercicio de resistencia adaptado.
- Explique al paciente el fundamento fisiológico de cada ajuste.
Las estrategias nutricionales en la enfermedad renal crónica son más eficaces cuando el paciente comprende su propósito y participa activamente en el plan terapéutico.
Preguntas frecuentes (FAQ)
¿Las estrategias nutricionales en la enfermedad renal crónica pueden frenar la progresión?
La evidencia recogida en guías y revisiones sugiere que determinados ajustes dietéticos pueden asociarse a una evolución más favorable en algunos pacientes. La respuesta es individual y requiere seguimiento clínico.
¿Debe eliminarse toda proteína animal?
No necesariamente. El enfoque suele orientarse a priorizar fuentes vegetales y ajustar cantidades según estadio y estado nutricional.
¿Qué papel tiene la microbiota?
La microbiota intestinal puede influir en la producción de toxinas urémicas. Un patrón dietético rico en fibra puede modular este eje intestino-riñón.
¿Es recomendable una dieta hipocalórica en pacientes con ERC?
En general, no. El riesgo de desnutrición y pérdida muscular supera potenciales beneficios en la mayoría de perfiles clínicos.
¿Cómo decidir el nivel de restricción proteica?
Debe basarse en estadio de ERC, estado nutricional, comorbilidades y consenso con el equipo multidisciplinar.
Checklist clínico final
- Evaluar filtrado glomerular y albuminuria.
- Analizar estado nutricional completo.
- Calcular requerimientos energéticos adecuados.
- Individualizar ingesta proteica.
- Priorizar patrón vegetal rico en fibra.
- Vigilar fósforo y equilibrio mineral.
- Monitorizar peso y masa muscular.
- Incorporar ejercicio adaptado.
- Revisar polifarmacia.
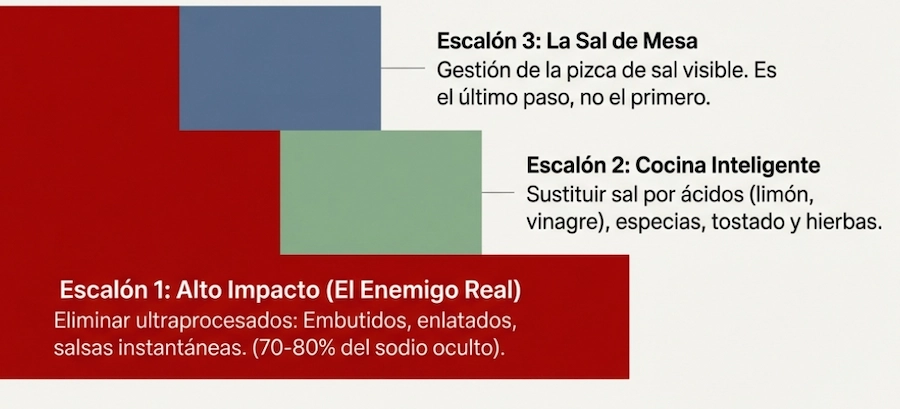
- Educar sobre lectura de etiquetas.
- Evaluar síntomas urémicos.
- Coordinar con nefrología.
- Reevaluar cada 3–6 meses según estadio.
Referencias bibliográficas
Evidencia mecanística
- Mafra D, Brum I, Borges NA, Leal VO, Fouque D. Low‑protein diet for chronic kidney disease: Evidence, controversies, and practical guidelines. *J Intern Med*. 2025;298(4):319–335. doi:10.1111/joim.20117 (Discute mecanismos asociados con hiperfiltración glomerular, estrés oxidativo y producción de toxinas urémicas en dietas altas en proteína y el fundamento fisiológico para dietas con restricción proteica). :contentReference[oaicite:0]{index=0}
- Wathanavasin W, Kittiskulnam P, Johansen KL. Plant‑based diets in patients with chronic kidney disease. *Asian Biomed*. 2024. PMID:38515633 (Revisión que resume efectos pleiotrópicos de dietas basadas en plantas sobre equilibrio ácido‑base, presión arterial y toxinas urémicas). :contentReference[oaicite:1]{index=1}
Evidencia clínica
- KDOQI Nutrition in CKD Guideline Work Group; Ikizler TA, Burrowes JD, Byham‑Gray LD, et al. KDOQI clinical practice guideline for nutrition in CKD: 2020 update. *Am J Kidney Dis*. 2020;76(3)(suppl 1):S1–S107. PMID:? (Guía clínica que recomienda dietas bajas en proteína (0.55‑0.60 g/kg/d) y su suplementación con análogos de cetoácidos en pacientes seleccionados con ERC‑ND). :contentReference[oaicite:2]{index=2}
- Kidney Disease: Improving Global Outcomes (KDIGO) 2024 Clinical Practice Guideline for Nutrition in CKD. *KDIGO*. 2025. Documento oficial (Recomienda evitar ingestas proteicas >1.3 g/kg/d y considerar dietas muy bajas en proteína bajo supervisión clínica; enfatiza balance entre restricción y preservación nutricional). :contentReference[oaicite:3]{index=3}
Seguridad y consideraciones prácticas
- Ikizler TA, Burrowes JD, Byham‑Gray LD, et al; KDOQI Nutrition in CKD Guideline Work Group. KDOQI clinical practice guideline for nutrition in CKD: 2020 update. *Am J Kidney Dis*. 2020;76(3)(suppl 1):S1–S107. PMID:? (Aconseja supervisión estrecha de dietas bajas en proteína para evitar desnutrición y pérdida muscular, especialmente en ERC avanzada). :contentReference[oaicite:4]{index=4}
- Torreggiani M, et al. Dos and Don’ts in Kidney Nutrition: Practical Considerations of a Panel of Experts on Protein Restriction and Plant‑Based Diets for Patients Living with Chronic Kidney Disease. *Nutrients*. 2025;17(12):2002. doi:10.3390/nu17122002 (Discusión de aspectos prácticos, supervisión y monitoreo para evitar PEW y desequilibrios en dietas basadas en plantas y bajas en proteína). :contentReference[oaicite:5]{index=5}
Posición de organismos oficiales (guías y consensos)
- KDOQI Nutrition in CKD Guideline Work Group. KDOQI clinical practice guideline for nutrition in CKD: 2020 update. *Am J Kidney Dis*. 2020;76(3)(suppl 1):S1–S107. PMID:? (Guía de referencia para estrategias dietéticas en ERC no dialítica). :contentReference[oaicite:6]{index=6}
- KDIGO Clinical Practice Guideline for Nutrition in CKD (2024). *KDIGO*. 2025. Documento oficial (Posición sobre restricción proteica, balance energético y supervisión clínica). :contentReference[oaicite:7]{index=7}
Controversias o límites del conocimiento
- Frontiers meta‑analysis on protein intake and CKD risk. *Front Nutr*. 2024; (no PMID disponible). Enlace (Revisión y metaanálisis observacional que muestra asociaciones entre proteínas totales y riesgo de CKD, con heterogeneidad entre estudios y limitaciones metodológicas). :contentReference[oaicite:8]{index=8}
¿Quieres saber más?
Echa un vistazo a nuestras formaciones relacionadas con el tema de este artículo: