Microbiota, prebióticos y probióticos en el envejecimiento: una mirada integrativa para la práctica clínica
La microbiota, prebióticos y probióticos en el envejecimiento constituyen hoy un campo de especial interés para los profesionales de la salud. Lejos de entender la edad únicamente como desgaste biológico, este enfoque propone observar cómo cambian la inflamación, el metabolismo, la función digestiva, el sueño, la masa muscular y la esfera cognitiva a medida que se modifica el ecosistema intestinal. En clave integrativa, el objetivo no es simplificar el proceso de envejecer, sino comprender mejor qué variables pueden modularse con criterio clínico.
Autor: Redacción ESI
Por qué la microbiota importa en el envejecimiento saludable
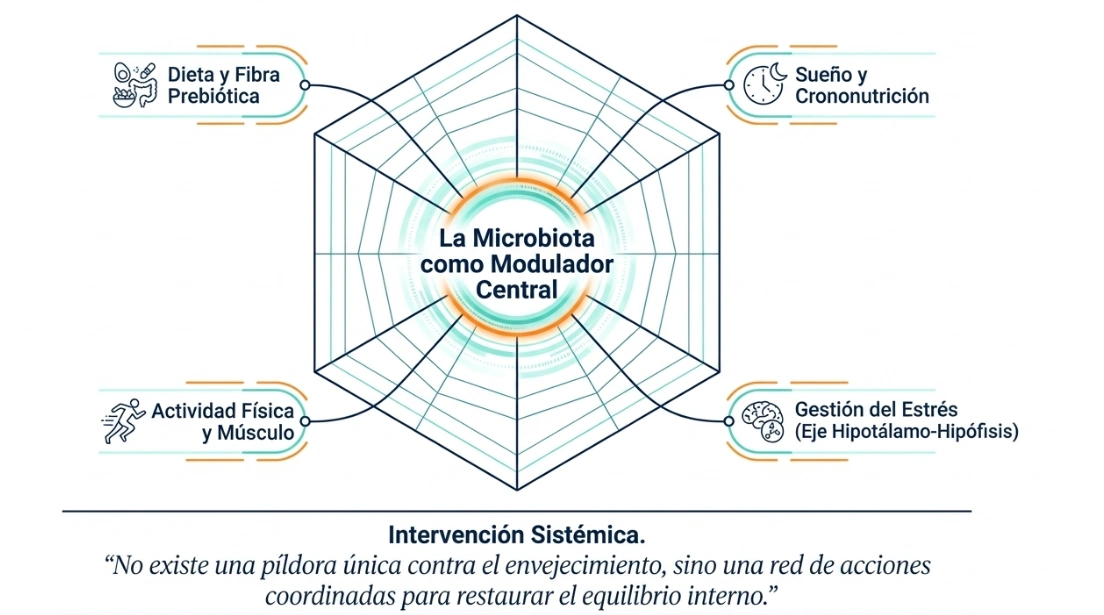
La microbiota intestinal no permanece fija a lo largo de la vida. Se conforma desde etapas muy tempranas y continúa cambiando según la alimentación, el estrés, la actividad física, la exposición ambiental y los ritmos cotidianos. En ese sentido, el envejecimiento no se produce al margen del intestino, sino en diálogo constante con él.
Este marco es especialmente relevante porque la microbiota se relaciona con funciones que en la consulta suelen aparecer entrelazadas: tolerancia digestiva, estado inflamatorio, calidad del descanso, ánimo, composición corporal y adaptación al estrés. Por eso, en el adulto mayor, valorar el terreno intestinal puede ayudar a ordenar mejor la intervención nutricional y de suplementación.
Cómo cambia la microbiota a lo largo de la vida
La composición microbiana se ve influida desde el entorno materno y atraviesa una fase decisiva en los primeros 1000 días de vida. A partir de ahí, las decisiones acumuladas del día a día siguen moldeando ese ecosistema. El texto fuente sitúa además momentos de inflexión funcional alrededor de los 40 y los 60 años, etapas en las que conviene prestar más atención al equilibrio entre dieta, inflamación y exposoma.
Hablar de exposoma implica considerar el conjunto de exposiciones que rodean a la persona: calidad de la dieta, nivel de estrés, tóxicos ambientales, descanso, sedentarismo o cronodisrupción. En un artículo como este, el punto clave no es atribuir causalidades lineales, sino recordar que la microbiota responde al contexto biológico y conductual del paciente.
La idea clave
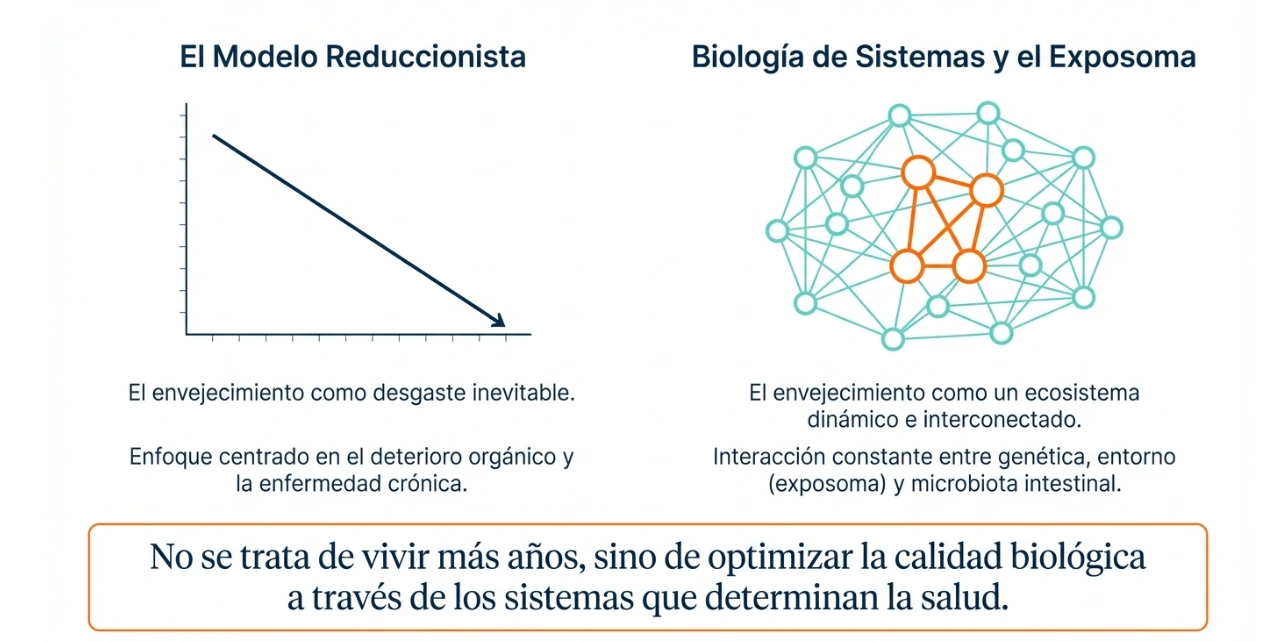
En el envejecimiento, la microbiota no debe contemplarse como un elemento aislado, sino como un eje funcional que interactúa con metabolismo, inmunidad, sistema nervioso, masa muscular y ritmos biológicos. Desde una mirada integrativa, lo relevante no es solo decidir si se utilizarán prebióticos o probióticos, sino entender sobre qué terreno se aplican: cómo come la persona, qué tolera, si existe inflamación digestiva, si sufre estreñimiento, si presenta mala calidad del sueño o si vive con una cronodisrupción mantenida. Esta perspectiva obliga a salir del enfoque reduccionista y a ordenar la intervención clínica de forma progresiva. En el adulto mayor, esa progresión cobra todavía más importancia, porque la fragilidad digestiva, la polimedicación o la baja tolerancia a la fibra pueden modificar la respuesta. Por ello, la base sigue siendo la alimentación, la adaptación del sustrato, la observación de síntomas y, cuando procede, la personalización del abordaje.
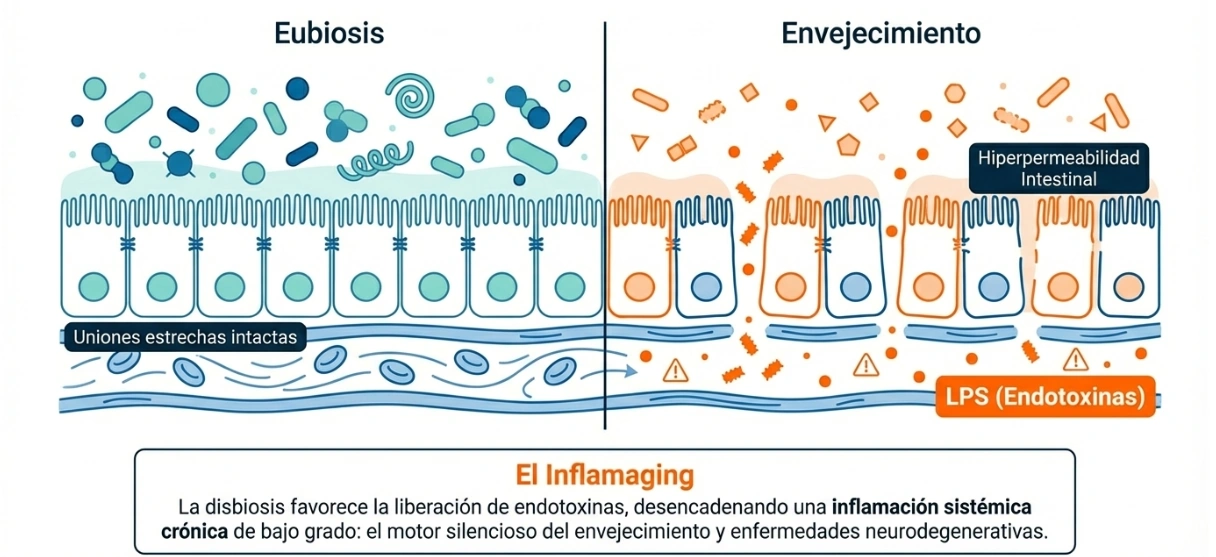
Inflammaging, disbiosis y exposición acumulada
La inflamación es un mecanismo fisiológico necesario, pero cuando se mantiene de forma crónica y de bajo grado pasa a ser un elemento clínicamente relevante. En el contexto del envejecimiento, esta inflamación persistente se asocia al concepto de inflammaging.
La disbiosis intestinal puede participar en este escenario, al tiempo que la propia inflamación crónica altera sistemas homeostáticos amplios, incluidos el nervioso, el endocrino y el inmunológico. De nuevo, el mensaje central del texto fuente es prudente: no se trata de convertir la microbiota en explicación única, sino de reconocer que puede formar parte de un círculo funcional que influye en la evolución del paciente.
Qué perfil intestinal se asocia a un envejecimiento más estable
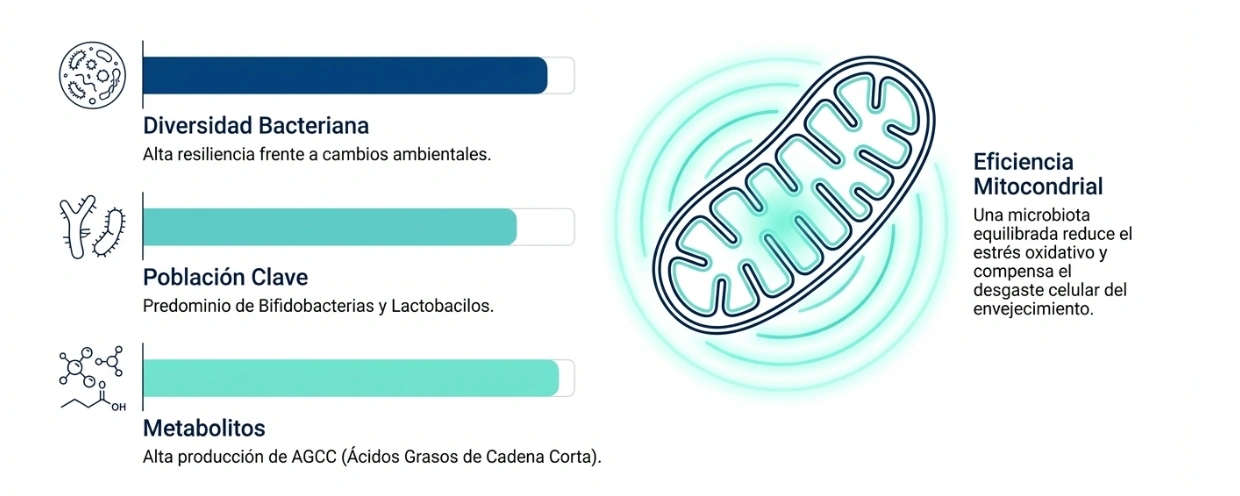
El análisis de personas longevas ha despertado interés por ciertos rasgos compartidos. Entre ellos, el texto destaca una mayor diversidad bacteriana, una presencia relevante de bacterias estabilizadoras —como las bifidobacterias— y una mejor situación metabólica global. También se menciona el posible papel de una dieta con alimentos fermentados dentro de ese contexto.
Desde una lectura clínica prudente, estos hallazgos invitan a considerar tres ideas:
- La diversidad microbiana parece ser un rasgo de interés en envejecimiento saludable.
- El entorno dietético puede contribuir a sostener esa diversidad.
- La microbiota debe valorarse junto a otros factores, no de manera aislada.
De forma resumida, los prebióticos actúan como sustrato para determinadas funciones microbianas, mientras que los probióticos son microorganismos empleados en contextos específicos.
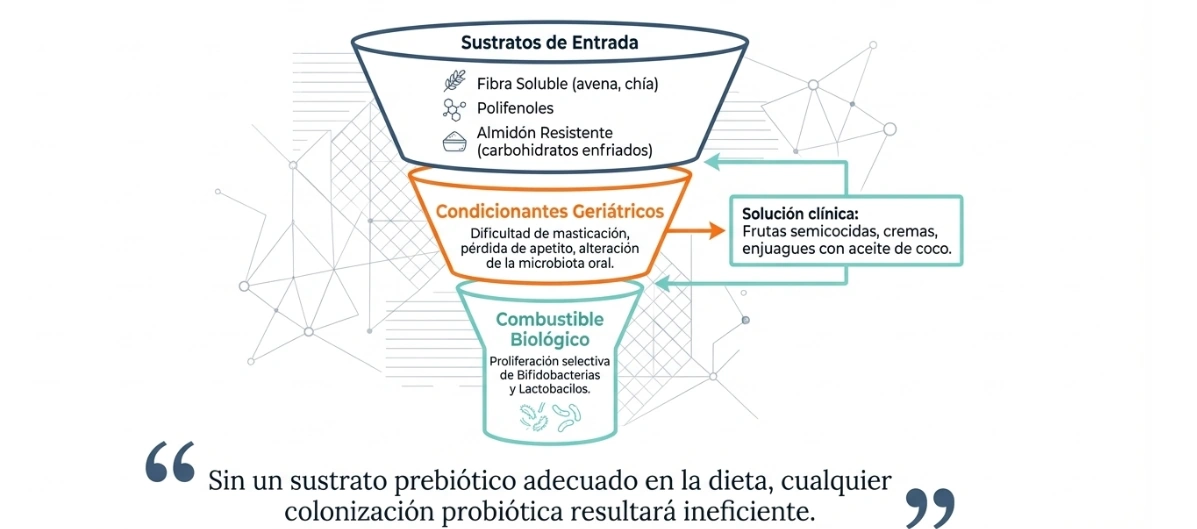
Prebióticos en el adulto mayor: qué priorizar
En personas mayores, la indicación de prebióticos debe adaptarse a limitaciones frecuentes como hiporexia, dificultad de masticación, inflamación intestinal o exceso de gases. El texto fuente subraya que el objetivo no es “añadir fibra” sin más, sino seleccionar sustratos mejor tolerados y ajustar texturas.
Alimentos y sustratos citados como prioritarios
- Avena.
- Semillas de chía.
- Plátano.
- Almidón resistente.
- Alimentos ricos en polifenoles.
También se plantea adaptar la presentación de los alimentos cuando la masticación o el apetito están comprometidos: preparaciones semicocidas, cremas, yogures o vehículos alimentarios más fáciles de tolerar. En paralelo, se recuerda la importancia de la salud oral, ya que condiciona tanto la ingesta como el equilibrio microbiano.
Fibra fermentable, butirato y eje intestino-cerebro
La fibra fermentable favorece la producción de ácidos grasos de cadena corta, entre ellos acetato, propionato y butirato. En el texto base, estos metabolitos aparecen vinculados a la modulación de la neuroinflamación, la función cognitiva y el mantenimiento de barreras biológicas como la intestinal y la hematoencefálica.
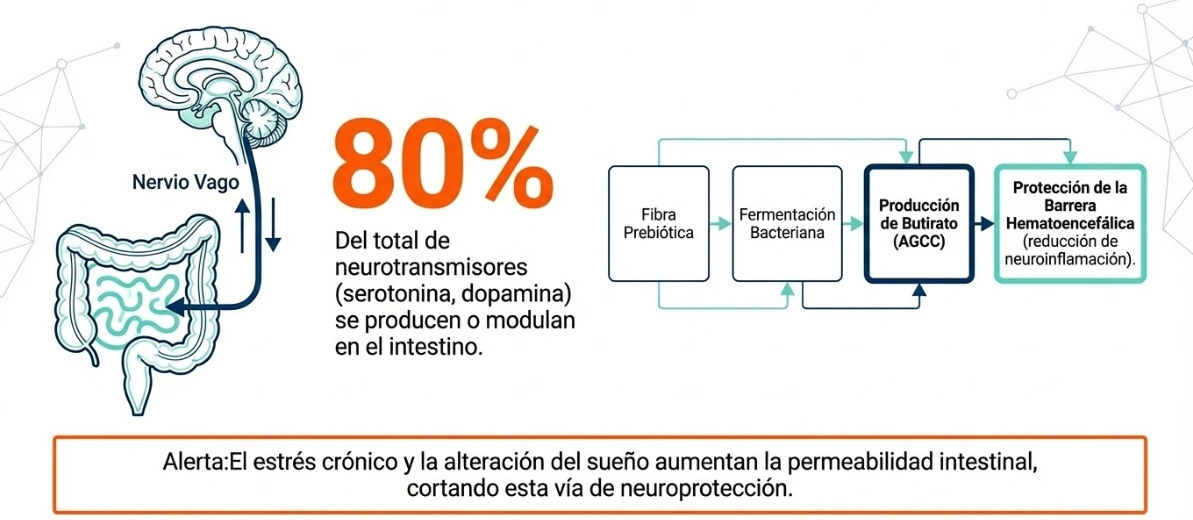
Desde el punto de vista práctico, esto ayuda a entender por qué la intervención nutricional en el adulto mayor no debería centrarse solo en macronutrientes o calorías. La calidad del sustrato fermentable, la variedad dietética y la tolerancia digestiva forman parte del razonamiento clínico cuando se busca sostener la comunicación intestino-cerebro.
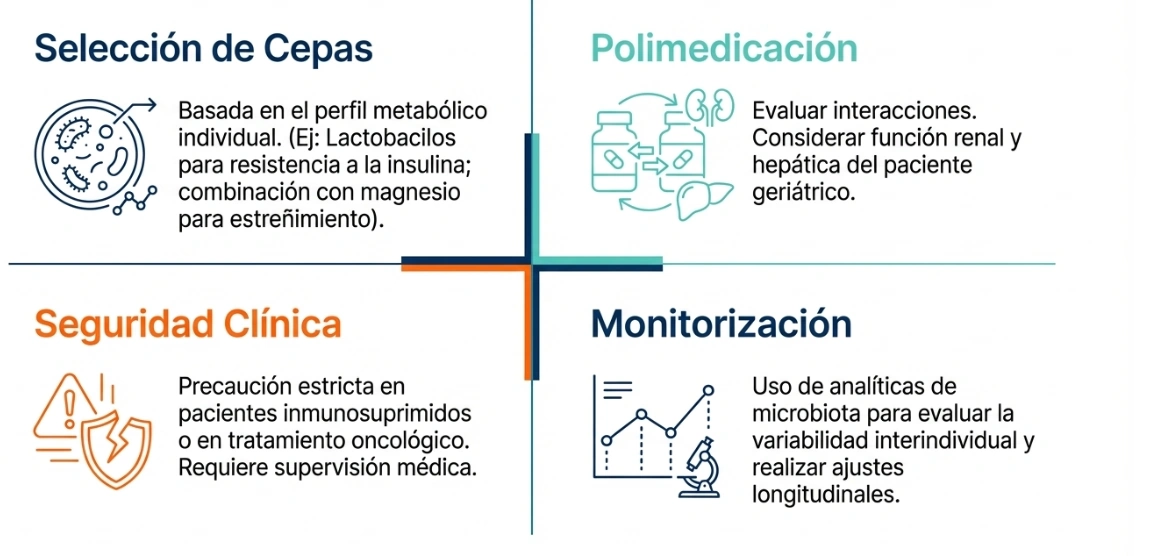
Probióticos en el envejecimiento: cuándo ir despacio
Cuando existe fragilidad digestiva, distensión, gases, estreñimiento, sospecha de permeabilidad intestinal o disfunción de base, la introducción de probióticos conviene hacerla de forma progresiva. El texto sugiere empezar por pocas cepas, evitar de inicio combinaciones multicepa y priorizar la alimentación como base del abordaje.
Este planteamiento encaja bien con una práctica clínica prudente: antes de escalar la suplementación, conviene revisar la tolerancia a la dieta, la regularidad intestinal, la posible presencia de alimentos mal tolerados y la respuesta del paciente a cambios simples pero sostenidos.
| Perfil | Posible foco funcional | Qué priorizar | Señales de mejora |
|---|---|---|---|
| Adulto mayor con poco apetito | Baja ingesta de sustrato fermentable | Texturas adaptadas, prebióticos dietéticos y fermentados bien tolerados | Mejor tolerancia digestiva, más regularidad, mejor apetito |
| Paciente con gases y distensión | Fermentación excesiva o mala tolerancia inicial | Introducción gradual, pocas cepas, revisar alimentos muy fermentables | Menos distensión, menos gases, tránsito más estable |
| Perfil con estreñimiento | Motilidad enlentecida y baja diversidad dietética | Fibra soluble, hidratación, rutina de horarios y soporte progresivo | Mejor frecuencia evacuatoria y menor malestar abdominal |
| Persona con sueño y ánimo alterados | Disrupción del eje intestino-cerebro | Regular horarios, calidad dietética y terreno intestinal | Descanso más estable y mejor tolerancia al estrés |
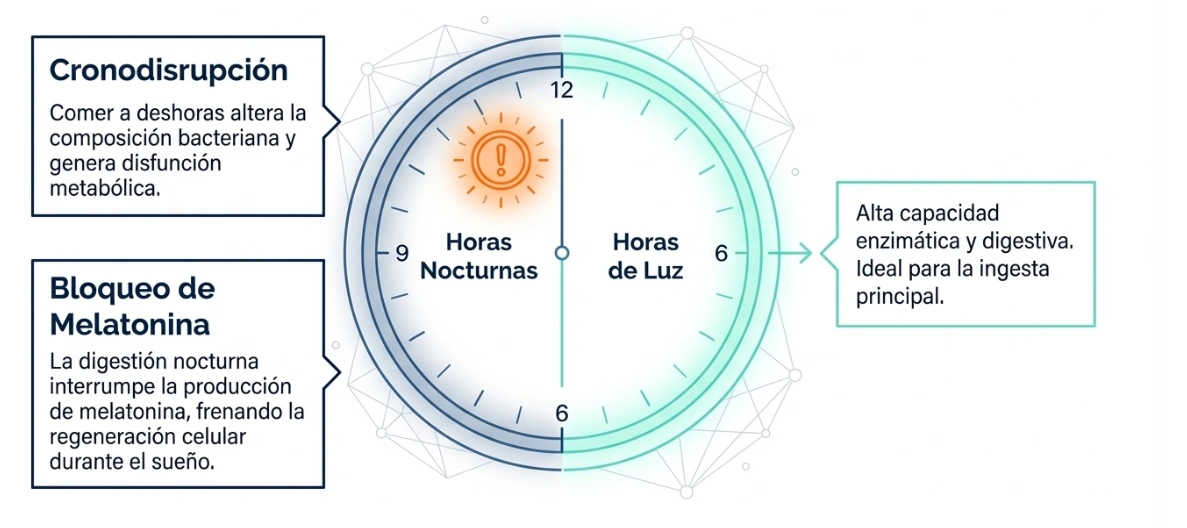
Microbiota, músculo, metabolismo y ritmo circadiano
El texto de partida relaciona la salud intestinal con la masa muscular, la oxidación y el metabolismo lipídico. En la práctica, esto refuerza una idea relevante para el profesional sanitario: el estado digestivo no se limita al confort intestinal, sino que puede acompañar perfiles clínicos con peor composición corporal, menor rendimiento físico o más fatiga.
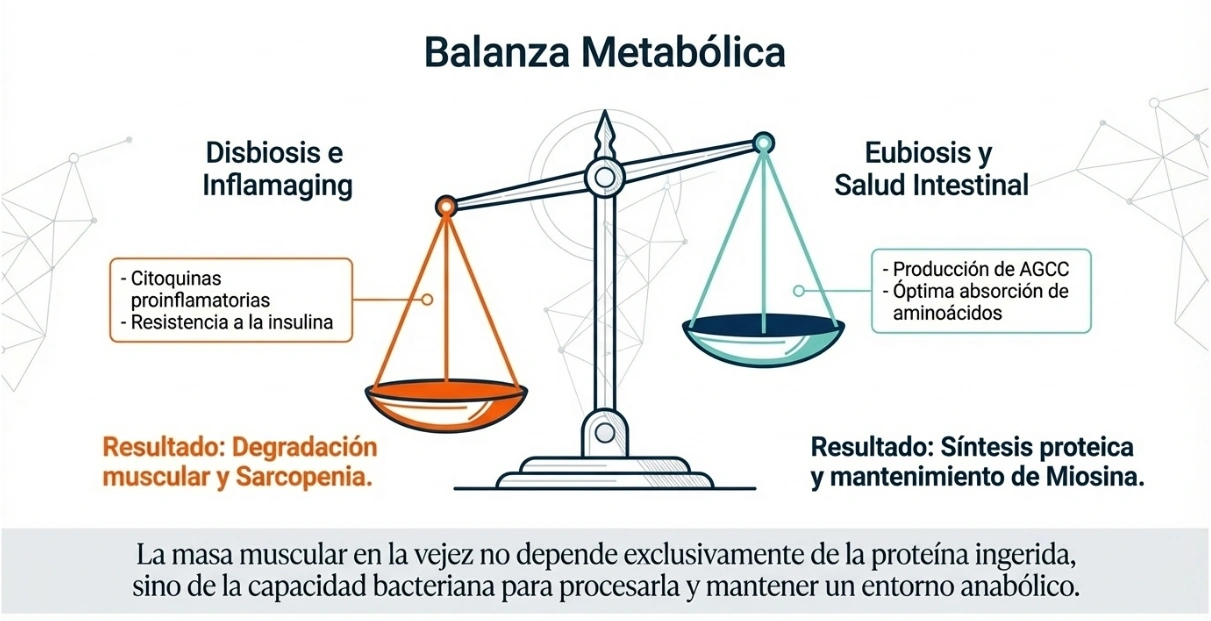
Además, se concede un papel importante a la crononutrición. No solo importa qué se come, sino también cuándo se come. Mantener horarios regulares, evitar cenas tardías y alinear mejor las comidas con los ritmos biológicos forman parte del planteamiento integrativo que recoge el texto fuente.
Cómo aplicarlo mañana en consulta
En un paciente mayor con síntomas digestivos, cansancio, mal descanso o baja tolerancia alimentaria, una forma útil de empezar no es buscar una intervención compleja, sino ordenar prioridades. Primero, valorar la base dietética real: qué desayuna, si come proteínas y fibra suficientes, si tolera alimentos fermentados, si bebe agua y si mantiene horarios estables. Después, observar señales funcionales: estreñimiento, distensión, exceso de gases, apetito bajo o comidas muy tardías. Con esa información, el profesional puede decidir si conviene empezar por sustrato, por higiene circadiana o por una introducción muy gradual de apoyo probiótico. En perfiles frágiles, suele ser más prudente construir terreno que intensificar suplementación desde el primer día. Este enfoque no sustituye la individualización clínica, pero ayuda a estructurar la consulta con una lógica sencilla: dieta, tolerancia, ritmo, progresión y seguimiento de respuesta.
La personalización importa: analítica y contexto clínico
El texto también da valor a la personalización basada en analíticas de microbiota, entendidas como una “fotografía” del momento. Según ese enfoque, estas pruebas pueden orientar la reprogramación del terreno intestinal al mostrar desequilibrios bacterianos, permeabilidad, presencia de patógenos o pérdida de bacterias beneficiosas.
En todo caso, la interpretación debe integrarse con la clínica. Una analítica sin síntomas, dieta, medicación y contexto funcional difícilmente ofrece una imagen completa. En el envejecimiento, esta integración es especialmente importante por la frecuencia de polimedicación, fragilidad y comorbilidad.
Mini casos clínicos orientativos
Caso 1. Perfil con fragilidad digestiva y estreñimiento
Paciente hipotética de 74 años con estreñimiento, poco apetito y cenas tardías. Refiere además mala calidad del sueño y sensación de distensión tras las comidas. En una primera fase, el abordaje prioriza textura alimentaria, aumento progresivo de sustratos bien tolerados, revisión de horarios y una introducción prudente de apoyo probiótico. El objetivo inicial no es “normalizar” todo a la vez, sino mejorar tolerancia, tránsito y regularidad diaria.
Caso 2. Perfil con estrés, inflamación percibida y baja reserva funcional
Paciente hipotético de 61 años con alimentación irregular, alto estrés, menor actividad física y molestias digestivas intermitentes. El razonamiento clínico se centra en reducir cronodisrupción, ordenar ingestas, mejorar la calidad de la dieta y reevaluar después la necesidad de intervención suplementaria. La microbiota se interpreta aquí como parte del terreno, no como único foco del caso.
Preguntas frecuentes sobre microbiota, prebióticos y probióticos en el envejecimiento
¿Por qué la microbiota tiene interés clínico en el envejecimiento?
Porque se relaciona con funciones que suelen alterarse con la edad, como digestión, inflamación, sueño, respuesta al estrés, composición corporal y esfera cognitiva. Su interés no radica en explicar todo, sino en ayudar a comprender mejor el terreno funcional del paciente.
¿Microbiota, prebióticos y probióticos en el envejecimiento son lo mismo?
No. La microbiota es el ecosistema microbiano; los prebióticos son sustratos que favorecen determinadas funciones microbianas; y los probióticos son microorganismos utilizados en contextos concretos. En consulta, conviene diferenciar bien estos tres niveles.
¿Siempre hay que empezar por probióticos?
No necesariamente. El texto fuente insiste en que la base debe ser la alimentación. En muchos perfiles, ordenar horarios, revisar tolerancias y mejorar el sustrato puede ser el primer paso antes de añadir suplementación.
¿Qué papel tiene la fibra fermentable?
Se relaciona con la producción de ácidos grasos de cadena corta, como butirato, acetato y propionato. Estos metabolitos forman parte del diálogo entre intestino, inmunidad y sistema nervioso.
¿La microbiota, prebióticos y probióticos en el envejecimiento influyen en el sueño y el ánimo?
El texto vincula una microbiota más diversa y estable con mejor regulación del eje intestino-cerebro, del sueño y de la resiliencia emocional. En términos clínicos, esto refuerza la importancia de integrar digestión, hábitos y ritmos de vida.
¿Qué señales invitan a introducir el abordaje con especial prudencia?
Distensión, exceso de gases, fragilidad digestiva, bajo apetito, mala tolerancia a la fibra, polimedicación o sospecha de inflamación intestinal. En estos escenarios suele ser preferible avanzar paso a paso.
Checklist final para consulta
- Valorar el patrón dietético real antes de suplementar.
- Revisar tolerancia a la fibra y a los fermentados.
- Explorar estreñimiento, gases, distensión y apetito.
- Considerar horarios de comida y posible cronodisrupción.
- Evaluar calidad del sueño y nivel de estrés.
- Preguntar por actividad física y sedentarismo.
- Observar salud oral y capacidad de masticación.
- Adaptar texturas si el paciente lo necesita.
- Priorizar sustrato y alimentación como base.
- Introducir probióticos de forma progresiva si procede.
- Evitar escaladas rápidas en perfiles muy sintomáticos.
- Revisar polimedicación y contexto clínico general.
- Plantear seguimiento por señales funcionales de mejora.
- Integrar la analítica con la clínica, no de forma aislada.
Referencias bibliográficas
Bibliografía científica
Nota metodológica: selección priorizada de consensos, guías, revisiones sistemáticas, metaanálisis y ensayos clínicos relevantes para microbiota, prebióticos, probióticos y envejecimiento. El “nivel de evidencia” se expresa de forma orientativa según el diseño del estudio; no equivale necesariamente a una clasificación GRADE formal si el trabajo original no la reporta.
Evidencia mecanística
- Bosco N, Noti M. The aging gut microbiome and its impact on host immunity. Genes Immun. 2021;22(5-6):289-303. doi:10.1038/s41435-021-00126-8. Nivel de evidencia orientativo: revisión narrativa de alta relevancia biológica. Limitaciones: sintetiza evidencia heterogénea y no sustituye datos de intervención clínica. (Respalda inflammaging, inmunidad y cambios del microbioma asociados a la edad)
- Silva YP, Bernardi A, Frozza RL. The Role of Short-Chain Fatty Acids From Gut Microbiota in Gut-Brain Communication. Front Endocrinol (Lausanne). 2020;11:25. doi:10.3389/fendo.2020.00025. Nivel de evidencia orientativo: revisión mecanística. Limitaciones: combina estudios preclínicos y humanos; la traslación clínica no es uniforme. (Respalda fibra fermentable, butirato y eje intestino-cerebro)
- Franzago M, Alessandrelli E, Notarangelo S, Stuppia L, Vitacolonna E. Chrono-Nutrition: Circadian Rhythm and Personalized Nutrition. Int J Mol Sci. 2023;24(3):2571. doi:10.3390/ijms24032571. Nivel de evidencia orientativo: revisión. Limitaciones: no centrada exclusivamente en población geriátrica; evidencia clínica todavía desigual. (Respalda crononutrición, ritmos biológicos y microbiota)
- Franceschi C, Garagnani P, Parini P, Giuliani C, Santoro A. Inflammaging: a new immune-metabolic viewpoint for age-related diseases. Nat Rev Endocrinol. 2018;14(10):576-590. doi:10.1038/s41574-018-0059-4. Nivel de evidencia orientativo: revisión de referencia. Limitaciones: marco conceptual amplio, no específico de intervenciones con probióticos/prebióticos. (Respalda el concepto de inflammaging citado en el artículo)
Evidencia clínica
- Chenhuichen C, Cabello-Olmo M, Barajas M, Izquierdo M, Ramírez-Vélez R, Zambom-Ferraresi F, et al. Impact of probiotics and prebiotics in the modulation of the major events of the aging process: A systematic review of randomized controlled trials. Exp Gerontol. 2022;164:111809. doi:10.1016/j.exger.2022.111809. Nivel de evidencia orientativo: revisión sistemática de ECA. Limitaciones: heterogeneidad de cepas, matrices, dosis y desenlaces; número de ensayos aún limitado. (Respalda el enfoque global del artículo)
- Zhuang K, Luo H, Zeng M, Chan SCL, Gong M, Wang Y. Effects of probiotics, prebiotics, and synbiotics on gut microbiota in older adults: a systematic review and meta-analysis of randomized controlled trials. Nutr J. 2025;24:147. doi:10.1186/s12937-025-01218-1. Nivel de evidencia orientativo: metaanálisis. Limitaciones: persistente heterogeneidad entre intervenciones y biomarcadores; no todos los estudios reportan SCFA o marcadores inflamatorios comparables. (Respalda microbiota, SCFA e inflamación en mayores)
- Sánchez y Sánchez de la Barquera B, Martínez Carrillo BE, Aguirre Garrido JF, Martínez Méndez R, Benítez Arciniega AD, Valdés Ramos R, et al. Emerging Evidence on the Use of Probiotics and Prebiotics to Improve the Gut Microbiota of Older Adults with Frailty Syndrome: A Narrative Review. J Nutr Health Aging. 2022;26(10):926-935. doi:10.1007/s12603-022-1842-4. Nivel de evidencia orientativo: revisión narrativa enfocada en fragilidad. Limitaciones: no es revisión sistemática; útil como síntesis clínica, no como evidencia confirmatoria. (Respalda fragilidad, prebióticos y probióticos en adultos mayores)
- Liu C, Cheung WH, Li J, Chow SKH, Yu J, Wong SH, et al. Understanding the gut microbiota and sarcopenia: a systematic review. J Cachexia Sarcopenia Muscle. 2021;12(6):1393-1407. doi:10.1002/jcsm.12784. Nivel de evidencia orientativo: revisión sistemática. Limitaciones: gran parte de la evidencia es observacional o preclínica; los ensayos de intervención siguen siendo escasos. (Respalda microbiota, sarcopenia y composición corporal)
- Buigues C, Fernández-Garrido J, Pruimboom L, Hoogland AJ, Navarro-Martínez R, Martínez-Martínez M, et al. Effect of a Prebiotic Formulation on Frailty Syndrome: A Randomized, Double-Blind Clinical Trial. Int J Mol Sci. 2016;17(6):932. doi:10.3390/ijms17060932. Nivel de evidencia orientativo: ECA. Limitaciones: muestra pequeña y desenlaces funcionales concretos; generalización limitada. (Respalda el bloque clínico sobre fragilidad y sustrato prebiótico)
- Yang J, Theou O, Godin J, Canevelli M, O’Connell MDL, Rockwood K, et al. Prebiotics improve frailty status in community-dwelling older adults. J Clin Invest. 2024;134(18):e176507. doi:10.1172/JCI176507. Nivel de evidencia orientativo: ensayo clínico aleatorizado. Limitaciones: requiere replicación en muestras más amplias y contextos asistenciales diversos. (Respalda tabla, mini casos y checklist)
- Lazou-Ahrén I, Björklund M, Molin G, Xu J, Önning G, Elmståhl S, Jeppsson B. Probiotic-Reduced Inflammaging in Older Adults: A Randomized, Double-Blind, Placebo-Controlled Trial. Probiotics Antimicrob Proteins. 2025;17(5):3429-3439. doi:10.1007/s12602-024-10310-7. Nivel de evidencia orientativo: ECA. Limitaciones: resultados dependientes de formulación/cepa concreta; aplicabilidad externa prudente. (Respalda inflammaging y suplementación en mayores)
- Takeda T, Asaoka D, Nojiri S, Yanagisawa N, Nishizaki Y, Xiao JZ, et al. Usefulness of Bifidobacterium longum BB536 in Elderly Individuals With Chronic Constipation: A Randomized Controlled Trial. Am J Gastroenterol. 2023;118(3):493-502. doi:10.14309/ajg.0000000000002028. Nivel de evidencia orientativo: ECA. Limitaciones: centrado en estreñimiento crónico y una cepa específica; no extrapolable a todos los probióticos. (Respalda síntomas digestivos, tránsito y enfoque gradual)
- Kim CS, Cha L, Sim M, Jung S, Chun WY, Baik HW, Shin DM. Probiotic Supplementation Improves Cognitive Function and Mood with Changes in Gut Microbiota in Community-Dwelling Older Adults: A Randomized, Double-Blind, Placebo-Controlled, Multicenter Trial. J Gerontol A Biol Sci Med Sci. 2021;76(1):32-40. doi:10.1093/gerona/glaa090. Nivel de evidencia orientativo: ECA multicéntrico. Limitaciones: duración relativamente corta; los mecanismos siguen en investigación. (Respalda eje intestino-cerebro, ánimo y función cognitiva)
- Sanborn V, Azcarate-Peril MA, Updegraff J, Manderino L, Gunstad J. Randomized Clinical Trial Examining the Impact of Lactobacillus rhamnosus GG Probiotic Supplementation on Cognitive Functioning in Middle-aged and Older Adults. Neuropsychiatr Dis Treat. 2020;16:2765-2777. doi:10.2147/NDT.S270035. Nivel de evidencia orientativo: ECA. Limitaciones: tamaño muestral moderado y resultados más consistentes en subgrupos con deterioro cognitivo leve. (Respalda el apartado cognitivo con prudencia)
Seguridad
- Deng X, Li M, Aihemaitijiang S, Chen W, Zhang Y, Yang Y. Efficacy and Safety of Probiotics in Geriatric Patients with Chronic Constipation: A Systematic Review and Meta-Analysis. Nutrients. 2023;15(22):4725. doi:10.3390/nu15224725. Nivel de evidencia orientativo: revisión sistemática y metaanálisis. Limitaciones: variabilidad entre cepas, dosis y duraciones; la seguridad suele notificarse de forma desigual. (Útil para el bloque de tolerancia y estreñimiento)
- Zawistowska-Rojek A, Tyski S. Are Probiotic Really Safe for Humans? Pol J Microbiol. 2018;67(3):251-258. doi:10.21307/pjm-2018-044. Nivel de evidencia orientativo: revisión de seguridad. Limitaciones: no específica de envejecimiento; útil para contextualizar precauciones en inmunosupresión, infección sistémica y selección de productos.
- Su GL, Ko CW, Bercik P, Falck-Ytter Y, Sultan S, Weizman AV, et al. AGA Clinical Practice Guidelines on the Role of Probiotics in the Management of Gastrointestinal Disorders. Gastroenterology. 2020;159(2):697-705. doi:10.1053/j.gastro.2020.05.059. Nivel de evidencia orientativo: guía clínica basada en evidencia. Limitaciones: no está centrada en envejecimiento, pero es útil para subrayar que la eficacia y la seguridad son indicación-, dosis- y cepa-dependientes.
Posición de organismos oficiales (guías y consensos)
- Hill C, Guarner F, Reid G, Gibson GR, Merenstein DJ, Pot B, et al. Expert consensus document: The International Scientific Association for Probiotics and Prebiotics consensus statement on the scope and appropriate use of the term probiotic. Nat Rev Gastroenterol Hepatol. 2014;11(8):506-514. doi:10.1038/nrgastro.2014.66. Nivel de evidencia orientativo: consenso ISAPP. Limitaciones: no es una guía terapéutica para todas las indicaciones; define marco conceptual y uso apropiado del término.
- Gibson GR, Hutkins R, Sanders ME, Prescott SL, Reimer RA, Salminen SJ, et al. Expert consensus document: The International Scientific Association for Probiotics and Prebiotics (ISAPP) consensus statement on the definition and scope of prebiotics. Nat Rev Gastroenterol Hepatol. 2017;14(8):491-502. doi:10.1038/nrgastro.2017.75. Nivel de evidencia orientativo: consenso ISAPP. Limitaciones: documento definicional y de alcance, no una recomendación clínica cerrada por patología.
- Guarner F, Sanders ME, Szajewska H, Cohen H, Eliakim R, Herrera-Deguise C, et al. World Gastroenterology Organisation Global Guidelines: Probiotics and Prebiotics. J Clin Gastroenterol. 2024;58(6):533-553. doi:10.1097/MCG.0000000000002002. Nivel de evidencia orientativo: guía global WGO. Limitaciones: alcance amplio; las recomendaciones deben interpretarse por indicación clínica y formulación concreta. (Útil para definiciones, prudencia clínica y seguridad)
Controversias o límites del conocimiento
- Hutchinson AN, Tingö L, Brummer RJ. The Effect of Probiotics on Health Outcomes in the Elderly: A Systematic Review of Randomized, Placebo-Controlled Studies. Microorganisms. 2021;9(6):1344. doi:10.3390/microorganisms9061344. Nivel de evidencia orientativo: revisión sistemática. Limitaciones: resultados modestos y heterogéneos; muchos estudios pequeños y con desenlaces distintos. (Respalda la prudencia del artículo)
- Wachholz PA, Rogero MM, Marcadenti A. Effectiveness of probiotics on the occurrence of infections in older people: systematic review and meta-analysis. Ageing Res Rev. 2018;49:1-10. doi:10.1016/j.arr.2018.01.002. Nivel de evidencia orientativo: metaanálisis. Limitaciones: calidad global baja y alta heterogeneidad; no apoya extrapolar beneficios a todas las indicaciones en mayores.
- McFarland LV, Evans CT, Goldstein EJC. Strain-Specificity and Disease-Specificity of Probiotic Efficacy: A Systematic Review and Meta-Analysis. Front Med (Lausanne). 2018;5:124. doi:10.3389/fmed.2018.00124. Nivel de evidencia orientativo: revisión sistemática y metaanálisis. Limitaciones: no específica de envejecimiento, pero muy útil para justificar por qué no deben extrapolarse resultados entre cepas o indicaciones.
¿Quieres saber más?
Echa un vistazo a nuestras formaciones relacionadas con el tema de este artículo: